Vigorexia
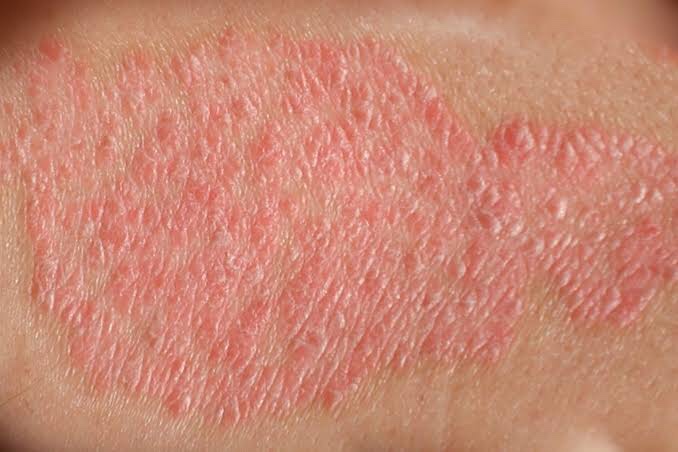
Urticária Colinérgica
Dismorfobia ou Transtorno Dismórfico Corporal
Dicas para Pais de Crianças Ansiosas
Autora: Elizabete Possidente
Uma a cada oito crianças sofrem de ansiedade. Como são os pais que orientam o dia a dia da criança, é fundamental algumas medidas sejam tomadas . Podemos citar as seguintes.
– Ensinar a criança a dividir uma grande tarefa em etapas menores. Se já estiver alfabetizada, estimular essa divisão colocada numa listinha, e ao término de cada uma marcar um OK. Esse ato de registrar “o feito” aumenta a autoestima e reduz a ansiedade.
– Ouvir com atenção sempre que a criança relatar estar com medo ou muito preocupada com algo. Não considere como bobagem ou coisa de criança. O fato de prestar atenção, de dizer que tudo dará certo ou demonstrar entender o que ela está passando é importante. Sei que é difícil, mas também sei que dará conta, essa é a mensagem a ser passada.
– Ensinar a criança a dizer não. Muitas das vezes, ela se sente sobrecarregada porque não consegue dizer não aos pedidos de amigos.
– Ajudá-la a criar a sua rotina com os horários. Por exemplo, ao chegar da escola, determine o horário para fazer os deveres, arrumar a mochila, brincar, tomar banho etc.
– Os pais devem seguir uma rotina e ter essas regras claras para o filho. Por exemplo, é importante saber se ficará na casa dos pais ou dos avós, por exemplo. Se toda a sexta vai para casa dos avós, por ser folga da empregada, a criança tem que saber previamente que passará as sextas na avó. Outra situação bastante comum no consultório são filhos separados. Os pais trocam os dias entre si e não avisam a criança. E às vezes as trocas são tão freqüentes que deixam de ser uma rotina, mesmo que seja dito aos filhos.
– Não exija demais das crianças. Atendo crianças que fazem diversas atividades extraclasse. É muito cansativo ter colégio, inglês, judô, vôlei etc. É necessário que ela tenha um tempo para brincar e se organizar, planejar o seu estudo a cada dia. Quando se faz muitas atividades, além de ser muito exaustivo, não sobra tempo para organizar e aprender a melhor forma de estudar. Quando se tem muitas atividades, a rotina está pronta e não é possível descobrir a melhor forma de se organizar.
– É preciso ter tempo livre.
– Evitar que crianças pequenas assistam jornais com notícias desagradáveis, fatalidades ou ouvir conversas de adultos com comentários isso. Por exemplo, uma criança de três anos não pode ficar acompanhando o noticiário de um avião que caiu. Ela não sabe discernir que isso é uma tragédia e que não acontece toda hora. Caso o pai viaje ou houver um plano de férias, esse medo virá à tona e ela pode expressar claramente o medo que o avião caia, ou uma angústia, que ela não sabe bem o porquê.
– Quando encontrar o seu filho muito cabisbaixo ou irritado, se ofereça a ouvir o que está acontecendo. Caso não queira conversar naquele momento, deixe claro que está a disposição para conversar sobre o que está acontecendo. Diga que você já se sentiu assim, e quando conversou a respeito se sentiu melhor.
– Reconheça os pontos fortes e fracos de seu filho. Saiba valorizar os fortes, incentivando e elogiando. E ajude a superar os pontos fracos.
– Não o compare com outras crianças ou irmãos.
– Separe a autoestima da mãe ou pai da do filho. Muitas das vezes os filhos tem que ser perfeitos para que os genitores se sintam bons pais. Quando eles fracassam parece que o fracasso é dos pais. Isso aumenta muito a ansiedade dos filhos, pois, precisam sempre estar prontos para superar as expectativas dos pais e não apenas a deles mesmos.
– Quando o filho sente que ele está sempre como o único ponto importante na vida dos pais, isso gera muita responsabilidade para criança. Ela encara sempre ser preciso dar conta da vida para que a vida dos pais funcionem. Caso falhe, eles vão fracassar.
– Ensine o filho a inspirar e expirar lentamente quando estiver ansioso.
É claro, sendo pais menos ansiosos, são criadas crianças menos ansiosas, apesar da pressão do dia a dia.
Dicas Para Reduzir a Ansiedade
Essas atitudes, sendo tomadas no dia a dia, ajudam a reduzir a ansiedade.
Aprenda a Fazer o Seu Tempo Render
Como melhorar a memória
Tratamento não medicamentoso da Insônia
Enxaqueca (ou Cefaléia Migrânea)
que podem estar agravando a enxaqueca. O diagnóstico de enxaqueca é clínico; sabemos que existe uma seqüência numa crise completa, composta de quatro fases.
Aspectos Neuropsiquiátricos da Dermatite Artefata
Aspectos Neuropsiquiátricos das Dermato Compulsões
Aspectos Neuropsiquiátricos da Rosácea
Rosácea é uma doença inflamatória crônica com agudizações com uma ruborização em face. Há uma influência de alimentos, clima, efeitos gastrointestinais e psicológicos.Ocorre freqüentemente em mulheres, porém nos homens há manifestação da forma mais grave.
A idade varia de 30 a 60 anos, sendo mais comum entre a quarta e a quinta décadas. Geralmente ocorre em pessoas com pele mais clara. Parece que há uma predisposição genética.
Os aspectos emocionais que contribuem para a agudização da doença são a ansiedade, o abuso de álcool e a depressão. Cerca de 75% dos pacientes, após diagnóstico, sofrem de depressão, caracterizada por baixo auto estima, isolamento social e tristeza. Muitos desses sintomas passam despercebidos pelo especialista por parecerem secundários à rosácea, mas estes não desaparecem com a melhora clínica dermatológica.
Deve haver uma avaliação neuropsiquiátrica para melhorar o prognóstico, porque se sabe que a piora do aspecto emocional exacerba a rosácea.
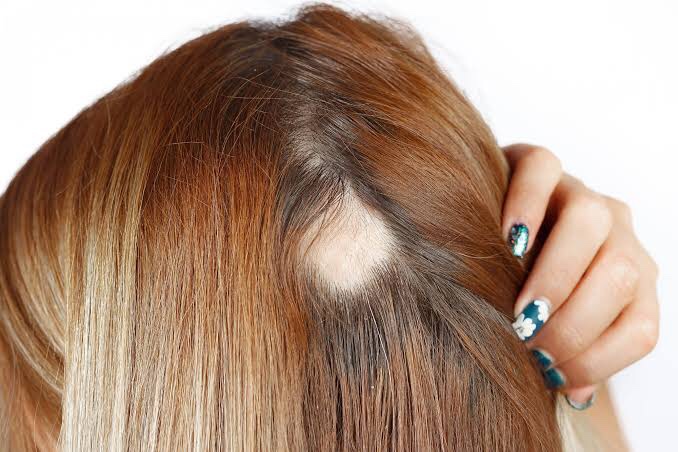
Aspectos Neuropsiquiátricos da Alopecia Areata
Aspectos Neuropsiquiátricos Comuns da Acne
Aspectos Neuropsiquiátricos Comuns em Paciente com Psoríase
A psoríase é caracterizada por lesões na pele avermelhadas e com descamações esbranquiçadas de evolução crônica. Geralmente surgem em couro cabeludo, cotovelos, joelhos e troncos. Como toda doença crônica tem um ciclo de melhoras e pioras, bastante relacionado aos aspectos emocionais do indivíduo.
Tem picos de predomínio de surgimento dessa doença, antes dos 30 anos e deppis dos 65 anos. Quanto mais precoce o surgimento pior o prognóstico e maior o impacto no emocional do indivíduo.
O estresse e ansiedade agravam muito a evolução da psoríase. Assim como a piora da psoríase agrava a ansiedade e o estresse da pessoa acometida. Esse ciclo, se não for interrompido com um tratamento multidisciplinar – dermatologia, psicoterapia e psiquiatria, fica num continum de piora e melhora.
Esse quadro vicioso leva a baixo auto estima, vergonha, isolamento social, agravamento da ansiedade, depressão e isolamento social. Esses sintomas ainda mais agravam o quadro dermatológico da psoríase.
Doenças de Pele Associado a Doenças Mentais
A pele, por ser o órgão mais extenso do corpo, e onde qualquer patologia é vista socialmente, traz um grande impacto na esfera mental. Mesmo alterações fisiológicas nesse órgão já demonstram reações emocionais desse indivíduo. Por exemplo, ao ficar envergonhado, a pessoa sofre enrubescimento, ao ganhar um susto empalidece, ao ficar ansioso tem sudorese excessiva, ao ter frio apresenta piloereção.
Nós comunicamos as nossas emoções para o meio externo através da pele, imagine que quando sofremos algum distúrbio emocional mostramos através dessa interface. Por isso, estudos demonstratm que entre 30 e 40% dos pacientes dermatológicos apresentam doença psiquiátrica associada.
Podem surgir doenças mentais pelo próprio isolamento ou vergonha da aparência, como efeitos adversos de drogas usadas para melhorar a doença cutânea e como comorbidade pela própria genética (pele e sistema nervoso tem a mesma origem embrionária). Dessa forma, diversas alterações de pele são resultado de doenças psicossomáticas e da cronificação de algumas doenças mentais.